Péritonite aiguë chez l'enfant et l'adulte.

INTRODUCTION/GÉNÉRALITÉ
- Une péritonite définit une inflammation aigue du péritoine, quel qu'en soit l'agent causal (bactérien, fungique, chimique, corps étranger).
- En pathologie digestive, la cause est bactérienne dans l'immense majorité des cas.
- Le traitement d'une péritonite est une urgence chirurgicale grevée d'une mortalité importante qui varie en fonction de sa cause, du terrain du malade, mais également de la rapidité et de la qualité de sa prise en charge.
- Les progrès réalisés dans sa prise en charge ont permis de ramener sa mortalité de 90 % au début du XX' siècle à moins de 20 % actuellement. Sa survenue engage néanmoins le pronostic vital, ce qui rend compte de l'importance d'en assurer un diagnostic sûr.
Classification
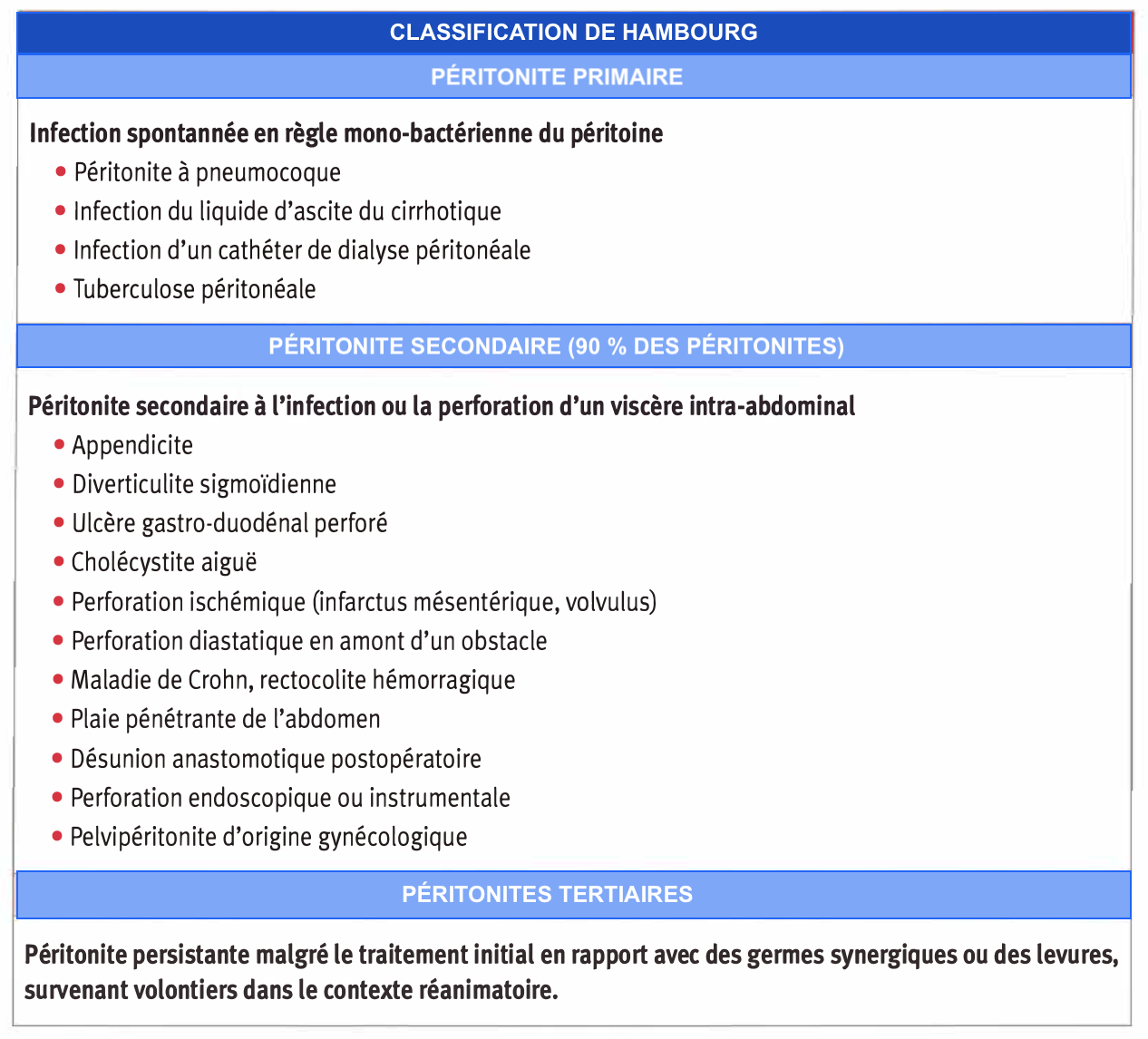
Les étiologies et les contextes cliniques dans lesquels peut survenir une péritonite sont variés. Ils ont été synthétisés dans une classification dite de Hambourg en 1990 qui demeure la plus utilisée en pratique clinique [ l]. Elle tient compte du type de germe, du contexte clinique et du mécanisme de l'infection intra-abdominale. Les péritonites secondaires dominent largement ce chapitre par leur fréquence.
PHYSIOPATHOLOGIE
Votre texte ici
ÉPIDÉMIOLOGIE
Votre texte ici
FACTEURS DE RISQUES
Votre texte ici
EXAMEN CLINIQUE
Le diagnostic d'une péritonite est avant tout clinique, fondé sur l'examen de l'abdomen. Le rôle des examens complémentaires est d'en apprécier la gravité et le retentissement, ainsi que d'aider à en planifier le traitement.
La présentation clinique la plus habituelle est celle d'une douleur abdominale. Ses caractéristiques sont variables avec l'étiologie de la péritonite. Son début peut être brutal ou rapidement croissant, d'emblée généralisée ou limitée à un quadrant de l'abdomen. Au stade de péritonite, la douleur est habituellement intense. L'examen de l'abdomen s'attache à retrouver une défense abdominale. Elle est définie par une contraction réflexe et involontaire des muscles de la sangle abdominale lors de la dépression de la paroi abdominale par les mains de l'examinateur. Cette contraction est reproductible et doit être distinguée de la simple vigilance pariétale. La défense peut être régionale, habituellement centrée sur l'organe malade, ou bien généralisée. Elle signe l'existence d'une péritonite. Une douleur aiguë lors de la décompression brutale de l'abdomen ou bien lors de la mobilisation du cul de sac de Douglas au toucher rectal a la même valeur sémiologique. Dans les formes les plus sévères de péritonite, la défense évolue vers une contracture définie par la contraction tonique, permanente et invincible des muscles abdominaux. Cette présentation est actuellement rare.
Les autres signes sont la fièvre > 38,5°C ou l'hypothermie (température < 35°C). La péritonite s'accompagne habituellement d'un iléus associant diversement une distension abdominale, des nausées, des vomissements et un arrêt du transit et des gaz. À l'inverse, on peut observer une diarrhée initiale qui est le plus souvent suivie d'un iléus. Ces signes sont aspécifiques et donnent toute sa valeur à la recherche d'une défense abdominale.
L'examen de l'abdomen qui constitue le temps essentiel du diagnostic d'une péritonite peut être modifié et les signes cliniques minorés en cas de grand âge, de dénutrition majeure ou d'immunodépression. De même, une antibiothérapie peut abâtardir le tableau clinique. On parle
alors de péritonite asthénique car il s'agit du symptôme habituellement au premier plan de ces
formes évoluées.
La constitution d'un abcès réalise une péritonite localisée dont les signes sont centrés sur la collection. En cas d'abcès sous-phrénique, on peut observer un hoquet ou une dyspnée. Le retentissement respiratoire est fréquent avec épanchement pleural réactionnel. Les abcès du cul de sac du Douglas se manifestent par des signes urinaires (pollakiurie, dysurie) ou un ténesme.
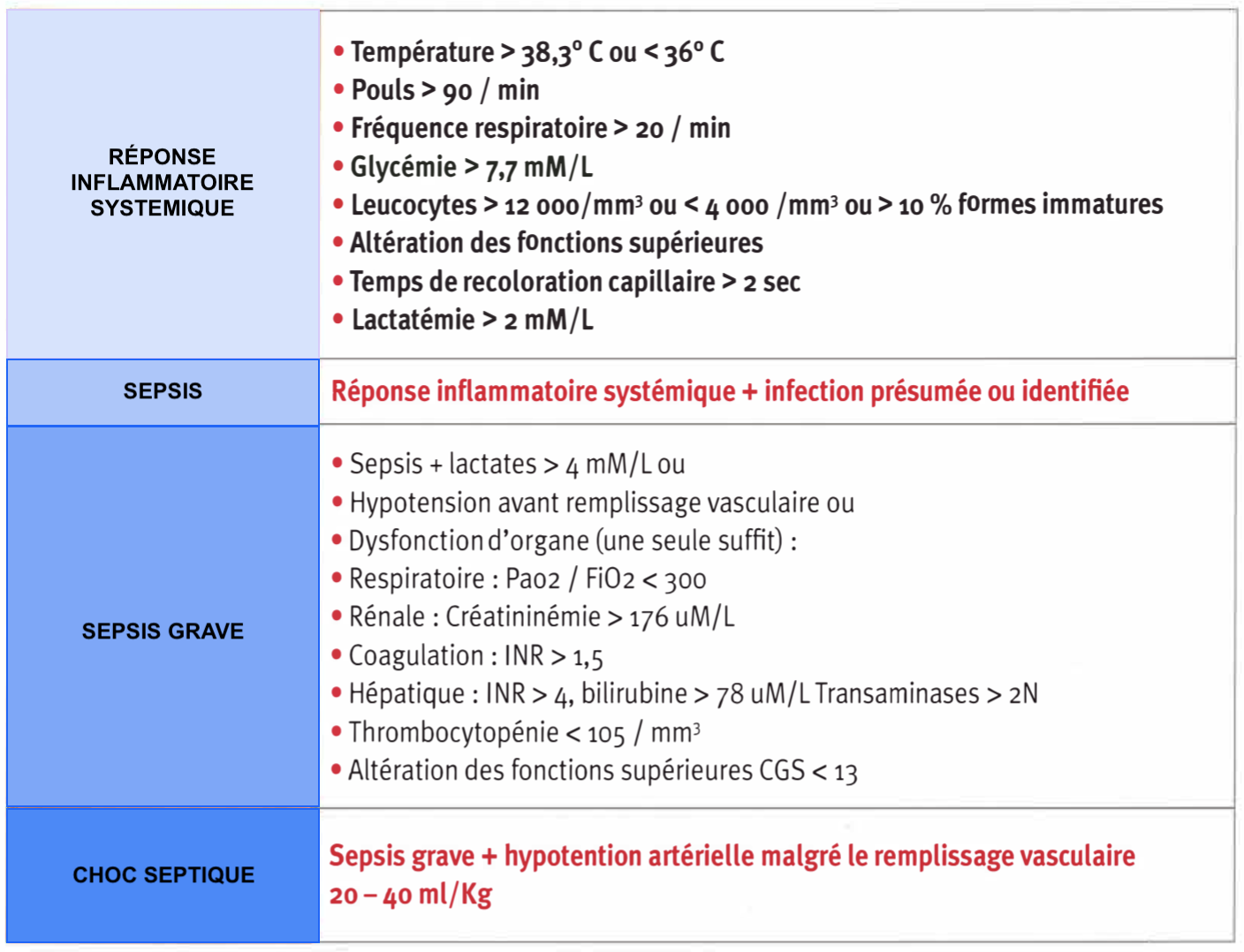
La péritonite est un état infectieux sévère qui peut comporter les signes cliniques du sepsis, du sepsis sévère, voire du choc septique. Il s'agit des conséquences systémiques de la péritonite.
EXAMENS COMPLÉMENTAIRES
La réalisation de ce bilan ne doit pas retarder la chirurgie. La réalisation d'un bilan radiologique ne s'entend que chez un malade hémodynamiquement stable. La persistance d'une instabilité hémodynamique après la phase de réanimation initiale doit conduire à l'exploration chirurgicale en urgence.
En pratique, la réalisation d'un ASP n'a plus d'intérêt.
L'examen de référence est le scanner abdomino-pelvien avec injection de produit de contraste, volontiers complété par un temps thoracique. L'intérêt du scanner est de documenter l'étiologie et de planifier sa prise en charge chirurgicale (installation, voies d'abord).
Il peut montrer en outre les signes en rapport avec la pathologie causale :
- un pneumopéritoine témoignant de la perforation d'un organe creux.
- un épanchement liquidien intrapéritonéal
- un abcès.
Il permet également de diagnostiquer les complications de la péritonite :
- embolies septiques à distance (abcès hépatique, splénique, rénal).
- Pyléphlébite: thrombose septique de la veine mésentérique supérieure ou du tronc porte. - Complications pariétales chez les malades opérés: éviscération, abcès de paroi.
- Retentissement pleuro-pulmonaire
DIAGNOSTICS DIFFÉRENTIELS
Votre texte ici
ÉTIOLOGIE
Votre texte ici
COMPLICATIONS
Votre texte ici
PRISE EN CHARGE THÉRAPEUTIQUE
Votre texte ici
ÉVOLUTION/PRONOSTIC
Votre texte ici
PRÉVENTION
Votre texte ici
SURVEILLANCE
Votre texte ici
CAS PARTICULIERS
Votre texte ici
THÉRAPIES FUTURES
Votre texte ici
