Rougeole

INTRODUCTION/GÉNÉRALITÉ
- La rougeole est l’une des maladies infectieuses les plus contagieuses.
- Elle est due à un virus du genre Morbillivirus de la famille des virus Paramyxoviridae.1
- D’après les estimations de l’OMS, elle serait encore responsable, en 2016, d’environ 90 000 décès, en majorité chez des enfants < 5 ans.
- En France, même si la couverture vaccinale vis-à-vis de la rougeole à l’âge de 2 ans progresse régulièrement, elle n’atteint toutefois pas les 95% requis pour son élimination .
HISTORIQUE
Votre texte ici
PHYSIOPATHOLOGIE
Votre texte ici
ÉPIDÉMIOLOGIE
- L’homme est le seul réservoir de virus de la rougeole, et l’on peut espérer éliminer la rougeole d’un pays grâce à une vaccination généralisée voire, à terme, éradiquer la maladie à l’échelle mondiale.
- Les pays de la région Europe de l’OMS, dont la France, s’étaient fixé un objectif d’élimination de la rougeole en 2010 qui a dû être repoussé à 2020 en raison de la persistance de foyers épidémiques dans de nombreux pays de la région.
- En France, avant la mise en œuvre d’une vaccination de routine des nourrissons contre la rougeole, plus de 500 000 cas survenaient en moyenne chaque année.
- Au début des années 80, entre 10 et 30 encéphalites aiguës et un nombre similaire de panencéphalites subaiguës sclérosantes étaient recensées annuellement. Jusqu’en 1988, le nombre de décès dus à la rougeole se situait entre 15 et 30 par an.1
-
À la suite de l’inclusion
de la valence rougeole dans le calendrier vaccinal du nourrisson
en 1983 et de la mise en œuvre des campagnes de vaccination,
la couverture vaccinale à l’âge de 2 ans a progressé régulièrement en France mais sans atteindre toutefois les 95% de couverture vaccinale requis pour l’élimination.
-
La courbe épidémiologique objective nette diminution d’incidence de la maladie depuis la fin des années 80 jusqu’en 2006-2007, reflet de l’élévation de la couverture vaccinale.
-
En 2006 et 2007, 44 et 40 cas ont été respectivement déclarés.
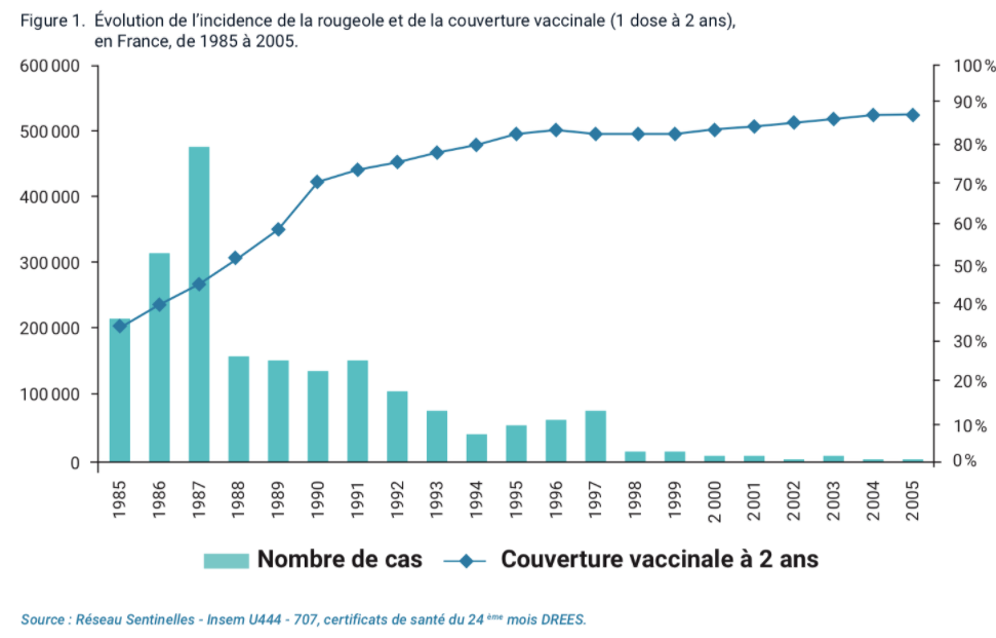
- Cependant, du 1er janvier 2008 au 31 décembre 2018, plus de 27 500 cas de rougeole ont été déclarés en France (dont près de 15 000 cas pour la seule année 2011).
- Depuis, le nombre de cas déclarés varie selon les années, de 79 en 2016 à 2921 en 2018, où la circulation a repris de façon intense.
- Au cours de ces 11 années, parmi les cas déclarés, plus de 1 500 ont présenté une pneumopathie grave, 40 une complication neurologique (37 encéphalites, 1 myélite, 2 Guillain-Barré) et 23 sont décédés.
- Une grande majorité des cas de rougeole sont survenus chez des sujets non ou mal vaccinés.
- Parmi eux, plusieurs personnes avaient des défenses immunitaires diminuées, et n'avaient pu être vaccinées : seule une couverture vaccinale très élevée de la population aurait pu les protéger.
En France, la couverture vaccinale reste insuffisante, et le virus circule toujours de manière active.
Alors que le nombre de cas de rougeole avait largement diminué grâce à la vaccination depuis 30 ans, une épidémie de rougeole sévit en France depuis 2008 avec un maximum de 11 000 cas en 2011.
Entre le 1er janvier 2008 et le 31 avril 2015, l'Institut national de veille sanitaire a répertorié 23 500 cas de rougeole dans notre pays.1
La rougeole atteint essentiellement les nourrissons de moins de un an, les adolescents et les adultes, population chez laquelle les complications sont les plus fréquentes.
En 2015, la rougeole a tué 134 200 enfants de moins de 5 ans dans le monde, soit de 350 à 400 enfants par jour.
La rougeole prospère donc dans des pays et des zones où les conditions sociales et sanitaires sont plus difficiles. Six pays – Ethiopie, République démocratique du Congo, Inde, Indonésie, Nigeria et Pakistan – concentraient, en 2015, plus de la moitié des 20 millions d’enfants malades de la rougeole et les trois quarts des décès dus à cette maladie.
D’autres régions ont vu les cas de rougeole progresser. Entre 2014 et 2015, le nombre de victimes a augmenté d’un tiers en Afrique, de 18 % dans la région Méditerranée et de 83 % en Europe. Dans ce dernier cas, l’augmentation spectaculaire est notamment due à une épidémie qui a touché l’Allemagne. Ce pays a en effet connu 2 464 cas de rougeole en 2015, après 433 en 2014, selon l’OMS. A titre de comparaison, la France en a enregistré 157 en 2015, contre 267 en 2014.1
 Les rougeoles de l’adulte surviennent chez des sujets :
non vaccinés (86%)
mal vaccinés : 1 dose (14%)
(France 4% des sujets ont reçu 2 doses de vaccin)
 En France 10% des femmes en âge de procréer sont susceptibles vis à vis de la rougeole (InVS)
La Transmission se fait directement par voie aérienne (ou respiratoire) : C'est une maladie extrêmement contagieuse qui se transmet très facilement d'une personne à l'autre. La contamination se fait par l'intermédiaire de gouttelettes de salive provenant des voies aériennes et contenant le virus :
soit lors de toux, éternuements, mouchages, contacts par des mains souillées par la salive ;
soit lors de contacts étroits avec des personnes infectées ;
soit par les objets contaminés par des sécrétions du nez ou de la gorge (jouets, mouchoirs, etc.).
FACTEURS DE RISQUES
Votre texte ici
EXAMEN CLINIQUE
Complications fréquentes et potentiellement graves< 1 an et > 15 ans+++
- surinfections ORL et de l’arbre respiratoire par des pyogènes : pneumopathies ; laryngite sous glottique ; OMA
- pneumopathies virales
- encéphalite aiguë de la rougeole, survenant à la phase d’état ;
- pan-encéphalite sclérosante subaiguë (PESS) : maladie dégénérative lente du système nerveux central, liée à la persistance du virus morbilleux.
- Complication tardive, constamment mortelle, survenant 4 à 10 après la rougeole. Son incidence varie selon l’âge de survenue de la rougeole, compliquant 1 cas sur 100 000 si la rougeole survient après l’âge de 5 ans, mais pouvant aller jusqu’à 18 cas pour 100 000 lorsque la rougeole survient avant l’âge de 1 ans.
La rougeole est symptomatique dans 90 % des cas
Absence de vaccination préalable ou la notion d’une seule injection (Il faut 2 injections pour être protégé efficacement) : éléments anamnestiques importants
Incubation : 10 à 14 jours
Phase d’invasion : 2 à 4 jours :
Fièvre progressive (jusqu’à 39,5-40 °C)
Catarrhe oculo-respiratoire : conjonctivite, larmoiement, rhinite, toux, évoquant une infection respiratoire haute
Signes neurologiques possibles : convulsions hyperthermiques chez le nourrisson, syndrome méningé
Signe de Koplik, pathognomonique, inconstant, à la 36ème heure et persiste jusqu’à l’éruption : petits foyers de nécrose de l'épithélium des glandes sous-muqueuses. Semis de petites taches blanc bleuâtre de 1 à 2mm reposant sur un fond érythémateux et apparaissant à la face interne des joues en regard de la 2ème molaire. Fréquemment associé à un érythème et un piqueté purpurique du voile du palais et des piliers des amygdales.1
Éruption morbilliforme :
Débute 14 jours après le contage à la racine des cheveux derrière les oreilles, tête, péri-buccal puis sur toute la face
Extension descendante (progresse vers le bas) en 3 à 4 jours : cou, épaules, thorax, membres supérieurs puis abdomen et cuisses (paumes et plantes atteintes)
Maculopapuleuse, non prurigineuses, s’effaçant à la pression, avec des intervalles de peau saine
Disparition au bout d’une semaine avec régression vers le 4ème jour dans l’ordre d’apparition. (taches brune et fine desquamation)
Fièvre progressivement décroissante : apyrexie au 3ème ou 4ème jour de l’éruption
EXAMENS COMPLÉMENTAIRES
Le diagnostic est essentiellement clinique mais en sachant que la rougeole vise à être éliminée en France, la recherche d’une confirmation biologique est recommandée devant chaque cas clinique évoquant la rougeole, par un test diagnostic en laboratoire. Il s'agit en général de la détection sérologique ou salivaire d’IgM spécifiques de la rougeole (Apparaissant à J+3).1
A) Sérologie (test ELISA) :
- La sérologie (IgG et IgM) est la technique la plus simple à mettre en oeuvre si l’on dispose d’un laboratoire pouvant rendre un résultat dans les 3 jours. La méthode est un test ELISA pratiqué sur le sérum. En cas de rougeole, on observe une séroconversion des IgG et la présence d’IgM spécifiques.
- Les anticorps IgM apparaissent au moment de l’éruption et peuvent être détectés jusqu’à environ 60 jours plus tard.
- Les IgG apparaissant à peu près en même temps que les IgM. Toutefois, une sérologie négative réalisée au cours des 3 premiers jours de l’éruption ne permet pas d’éliminer le diagnostic, ce qui nécessite alors un second prélèvement environ 10 jours plus tard pour observer l’apparition des anticorps Ig G :séroconversion ou élévation de quatre fois au moins du titre des IgG sériques entre la phase aiguë et la phase de convalescence.
- Les tests sérologiques ne sont interprétables qu’en l’absence de vaccination antirougeole dans les deux mois précédant le prélèvement.
B) Le diagnostic à partir d’un prélèvement de salive est l’approche alternative recommandée dans le cadre du plan d’élimination de la rougeole :
- L’échantillon de salive est prélevé à l’aide d’un écouvillon en mousse que l’on passe le long de la gencive.
- Il permet la recherche de l’ARN viral (par PCR) et celle des anticorps IgM et IgG spécifiques. Les IgM spécifiques sont présentes dans la salive en même temps que dans le sang ; les IgG peuvent être décalés de quelques jours. L’ARN viral est toujours présent pendant les phases d’invasion et éruptive de la maladie. Sa détection permet l’analyse génomique de la souche et l’identification de son origine géographique.
- Les tests sont réalisés par le Centre national de référence (CNR) de la rougeole et des paramyxoviridae respiratoires. Les résultats, adressés par le CNR au médecin prescripteur et à la Direction départementale des affaires sanitaires et sociales (Ddass), peuvent être obtenus en moins de 3 jours.
C) Détection de l’ARN viral par PCR (sang, rhinopharynx, salive, urine) :
- L’ARN viral est détectable dans ces échantillons de quelques jours avant le début de l’éruption jusqu’à environ 12 jours après. Cette recherche par PCR est réalisée au CNR et dans certains laboratoires de virologie.
- Le génotypage permet de documenter l’origine géographique du virus.
D) Recommandations pour les cas hospitalisés, vus aux urgences ou en ville :
- Pour les cas hospitalisés, la sérologie est la technique la plus appropriée. C’est également pour ces cas qu’un prélèvement de gorge, d’urines ou de sang peut être envoyé au CNR.
- En ville ou au service d’accueil des urgences (SAU) il est recommandé au clinicien de favoriser le prélèvement salivaire. Il est cependant recommandé au médecin de prescrire une sérologie rougeole s’il ne prévoit pas de revoir ce cas et s’il ne dispose pas de kit de prélèvement.
- Lors d’un signalement de cas suspect de rougeole à la Ddass, tout médecin a la possibilité de demander des kits de prélèvement salivaire au médecin inspecteur de la santé publique (par téléphone, fax ou par l’intermédiaire de la fiche de notification obligatoire pour d’éventuels cas ultérieurs).
- Pour les DOM, compte tenu que seul le CNR a la capacité de réaliser les techniques diagnostiques alternatives (IgM salivaires, RT-PCR), et que des délais d’acheminements de prélèvements trop longs peuvent altérer les échantillons de salive, la sérologie devra être privilégiée.
E) Intérêt des prélèvements salivaires :
- Les IgM apparaissant dans la salive à peu près en même temps que dans le sang, il est recommandé d’effectuer le prélèvement de salive à partir du 3e jour de l’éruption. Si le prélèvement est plus précoce et si la recherche d’IgM est négative, une PCR pour la détection du génome viral sera effectuée. En cas de PCR positive, un séquençage des gènes amplifiés sera réalisé afin d’identifier l’origine des virus.
- Ce prélèvement est non invasif. Il suffit de frotter la face interne des joues/gencives du malade pendant une minute environ avec la petite éponge fournie jusqu’à ce que celle-ci soit imbibée de salive.
- Une fois le prélèvement réalisé, l’écouvillon est remis dans le tube plastique qui est identifié par une étiquette sur laquelle doivent être inscrits le nom, le prénom et la date de naissance du patient. Puis ce tube est placé dans la boîte de transport qui est placée dans l’enveloppe pré-affranchie sur laquelle figure l’adresse du CNR*. L’envoi peut se faire à température ambiante, par voie postale normale.
- La fiche de renseignements complétée doit accompagner le prélèvement et faire apparaître les coordonnées du médecin prescripteur.
- L’envoi et les analyses des prélèvements sont gratuits pour le patient.
- Les résultats seront ensuite adressés par le CNR au médecin prescripteur.
DIAGNOSTICS DIFFÉRENTIELS
Il s'agit des agents responsables d'exanthème en particulier morbiliforme : Exanthème diffus constitué de grandes macules roses ou rouges séparées par des intervalles de peau saine.
Les autres types d’érythème diffus sont :
- l’érythème scarlatiniforme sans intervalle de peau saine
- l’érythème roséoliforme typique de la rubéole et de la syphillis, beaucoup plus discret a la limite de la visibilité avec de larges intervalles de peau saine)
Les causes d'exanthème morbiliforme sont multiples :
- Sans prurit : rougeole, rubéole, roséole, syphilis secondaire, pityriasis rosé de Gilbert, mégalérythème épidémique (parvovirus B19), primo infections VIH, VHB (stade pré ictérique), EBV/CMV, arbovirose (dengue++, fièvre jaune), …
- Avec prurit : urticaire, toxidermie, piqure d’insecte, …
ÉTIOLOGIE
Votre texte ici
COMPLICATIONS
Surinfections bactériennes favorisées par l’immunodépression transitoire induite par le virus :
- OMA (S.pneumoniae, Streptococus spp, Haemophilus spp)
- Laryngite et laryngotrachéite sous-glottique (Haemophilus, Staphylococcus spp)
- Pneumonie bactérienne (60 % des causes de décès chez l’enfant)
- Pneumonie rougeoleuse interstitielle
Complications neurologiques :
- Encéphalite aiguë postéruptive (1 cas pour 1 000 rougeoles), 5-6 jours après apparition du rash
- Encéphalite à inclusion, chez immunodéprimé, 2 à 6 mois après l’infection
- Panencéphalite subaiguë sclérosante (PESS) : 1 cas pour 10 000-25 000 enfants en moyenne 8 ans après l’épisode aigu
Rougeole maligne :
- Exceptionnelle en France et d’évolution fatale
- Insuffisance respiratoire aiguë, atteinte neurologique grave et troubles de l’hémostase
- Autres complications :
- Hépatite cytolytique (principalement chez l’adulte) :(30%)
- Diarrhées (8-80%)
- Kératite pouvant aboutir à la cécité en cas de malnutrition (carence en vitamine A)
- Surdité
- Thrombopénie
PRISE EN CHARGE THÉRAPEUTIQUE
1) Uniquement symptomatique dans les formes simples : (antipyrétiques, désinfection rhinopharyngée)
2) Surinfections bactériennes : antibiothérapie
3) hospitalisation en cas de forme compliquée : 1
atteinte pulmonaire interstitielle
surinfection pulmonaire bactérienne
atteinte neurologique : encéphalite, myélite
atteinte ophtalmologique invalidante (rare) : kératite
terrain : immunodéprimé et femme enceinte (hors service d’obstérique)
Efficacité non prouvée de la ribavirine dans les formes sévères
ÉVOLUTION/PRONOSTIC
Votre texte ici
PRÉVENTION
I) Collective
Maladie à déclaration obligatoire : fiche ARS de déclaration de rougeole
Eviction scolaire jusqu’à 5 jours après le début de l’éruption
Eviction des terrains à risques : Femme enceinte et immunodéprimés (VIH)
Précautions complémentaires d'hygiène de type “air” en cas d'hospitalisation
II) Individuelle
Vaccination :
1) Type : il s'agit d'un vaccin vivant atténué
2) Nom commercial : vaccin monovalent (Rouvax® : vaccin monovalent (stock limité, à n'utiliser que chez nourissons de 6 mois à 1 an)) ou vaccin combiné : (Priorix® et M-M-RvaxPro® : vaccin trivalent (rougeole, oreillons, rubéole))
3) Tous les enfants âgés de 24 mois doivent avoir reçu 2 doses du vaccin trivalent contre la rougeole, les oreillons et la rubéole.
4) La première dose est recommandée à l’âge de 12 mois et la deuxième entre 16 et 18 mois (respecter un délai d’au moins un mois entre les 2 doses).
5) Les personnes nées depuis 1980 et âgées de plus de 18 ans devraient toutes avoir reçu au total 2 doses de vaccin trivalent. Un rattrapage est nécessaire pour obtenir, au total, deux doses de vaccin trivalent ROR quels que soient leurs antécédents vis-à-vis des trois maladies.1
6) contre-indications principales:
Contre-indications de toute vaccination : en cas de fièvre, de maladie aiguë, de poussée évolutive de maladie chronique, il est préférable de différer la vaccination
Allergie connue à la néomycine ou à tout constituant du vaccin
Déficits immunitaires congénitaux ou acquis touchant l'immunité cellulaire
La vaccination rougeoleuse est déconseillée pendant la grossesse ; cependant, une vaccination réalisée accidentellement chez une femme enceinte ne doit pas conduire à un avis d’interruption médicale de grossesse
7) Principaux effets secondaires :
Réactions locales ou locorégionales : érythème, douleur, œdème
Vaccin trivalent : parotidites fugaces, indolores, unilatérales, rare méningite aseptique post vaccinale
III) Recommandations autour d’un cas de rougeole : 1
Ces mesures concernent les contacts autour d’un cas clinique ou confirmé biologiquement pour les contacts proches, et les contacts d’un cas confirmé biologiquement en collectivité
L’administration d’une dose de vaccin, réalisée dans les 72 heures qui suivent le contact avec un cas peut éviter la survenue de la maladie. Elle reste préconisée même si ce délai est dépassé.
En outre, un délai d’au moins neuf mois est a respecter chez une personne ayant reçu des immunoglobulines en prophylaxie postexposition de la rougeole avant de la vacciner contre la rougeole, les oreillons et la rubéole.
Enfants âgés de 6 à 11 mois :
Une dose de vaccin monovalent dans les 72 heures suivant le contact présumé
Dans ce cas, l’enfant recevra par la suite deux doses de vaccin trivalent suivant les recommandations du calendrier vaccinal : 1ère dose a l’âge de 12 mois, 2ème dose entre 16 et 18 mois ;
Personnes âgées de plus d’un an et nées depuis 1980 :
Mise à jour conformément au calendrier vaccinal pour atteindre deux doses de vaccin trivalent ;
Professionnels de santé ou personnels en charge de la petite enfance, sans antécédent de rougeole ou n’ayant pas reçu deux doses de vaccin trivalent, quelle que soit leur date de naissance :
une dose de vaccin trivalent.
IV) Recommandations en situation de cas groupés de rougeole 1
La vaccination est recommandée aux contacts proches d'un cas et en collectivité sans attendre les résultats de laboratoire.
En plus des recommandations autour d’un cas, toutes les personnes, y compris celles nées avant 1980, sans antécédent connu de rougeole devraient compléter leur vaccination jusqu’à obtenir en tout deux doses de vaccin trivalent.
L’administration d’une dose de vaccin, réalisée dans les 72 heures qui suivent le contact avec un cas peut éviter la survenue de la maladie. Elle reste préconisée même si ce délai est dépassé.
Dans tous les cas, lorsque la situation requiert deux doses, l’intervalle entre celles-ci sera de un mois au moins.
V) Recommandation en milieu professionnel
Personnes nées avant 1980, non vaccinées et sans antécédent connu de rougeole :
travaillant au contact des enfants
qui exercent des professions de santé en formation, à l’embauche ou en poste : en priorité les personnes travaillant dans les services accueillant des patients à risque de rougeole grave (immunodéprimés), réaliser 2 doses.
Pour l’ensemble de ces personnels dont les antécédents de vaccination ou de maladie (rougeole) sont incertains, la vaccination peut être pratiquée sans qu’un contrôle sérologique préalable soit réalisé.
VI) Recommandation vaccination du voyageur 1
Pour les nourrissons qui doivent voyager :
La vaccination peut être pratiquée dès l’âge de 6 mois, avec une dose de vaccin rougeoleux monovalent entre les âges de 6 et 11 mois révolus.
Les enfants ayant reçu le vaccin rougeoleux monovalent devront recevoir ultérieurement les deux doses de vaccin trivalent rougeole, rubeole, oreillons, conformément au calendrier vaccinal.
Cas particulier :
Lorsque la vaccination contre la fièvre jaune est nécessaire, un délai minimum de 28 jours doit être respecté si elle n’est pas réalisée simultanément ;
Cependant, en cas de départ imminent en zone d’endémie amarile, les deux vaccins peuvent être administrés à n’importe quel intervalle.
SURVEILLANCE
Votre texte ici
CAS PARTICULIERS
A) Rougeole et grossesse :
- Pas d’excès de malformation observé
- Risque de fausse couche, de mort fœtale in utero et de prématurité : Excès de fausses couches et morts fœtales in utero : environ 18% des grossesses dans les 14 j suivant le début de la rougeole. Excès de prématurité : 25% versus 7%
B) Rougeole néonatale : 1
Deux modes de contamination :
- Anté-natale pendant la virémie maternelle en cas de rougeole de fin de grossesse
- Post-natale par voie aérienne (mère non immune)
Forme anté-natale :
- Incubation plus courte : 2-10 jours après l’infection maternelle
- Potentiellement grave : 30% de décès avant l’ère des antibiotiques et Ig IV et 50% de décès chez le prématuré
- Sur-risque de forme fulminante
- Sur-risque de PESS, de survenue précoce avant l’âge de 2 ans
C) En prévision d’une grossesse 1
- Suite aux nouvelles recommandations de 2013, il est souhaitable d’éviter une conception dans le mois qui suit la vaccination
- Vacciner une femme enceinte : il n’est pas recommandé de vacciner une femme enceinte contre la rubéole, la rougeole et les oreillons.
- Découverte d’une grossesse après vaccination : rassurer la patiente quant aux risques embryo-fœtaux du vaccin Priorix® ou M-M-RvaxPro®. Aucune surveillance particulière (biologique ou clinique) n’est nécessaire du fait de la vaccination par Priorix® ou M-M-RvaxPro®.
- Vacciner une femme qui allaite : il n’y a pas de donnée publiée sur le passage dans le lait du virus vaccinal de la rougeole et des oreillons. Pour le virus vaccinal de la rubéole, le passage dans le lait a été mis en évidence, mais aucune conséquence n’est retenue chez les enfants allaités par des mères vaccinées. Aucun événement particulier n’a été signalé à ce jour chez les enfants allaités par des mères ayant reçu un vaccin trivalent contre la rougeole, les oreillons et la rubéole, alors que cette vaccination est recommandée dans le post-partum immédiat chez les femmes non immunisées contre la rubéole dans plusieurs pays (notamment depuis 1998 aux USA et au Canada). Au vu de ces éléments, le vaccin associé contre la rougeole, les oreillons et la rubéole peut être utilisé chez une femme qui allaite.
THÉRAPIES FUTURES
Votre texte ici
