Tétanos

Mise à jour
10/03/2021
INTRODUCTION/GÉNÉRALITÉ
- Le tétanos est une toxi-infection aiguë grave, non contagieuse, souvent mortelle, due à une neurotoxine extrêmement puissante produite par un bacille anaérobie à Gram positif, Clostridium tetani.
- La couverture vaccinale pour le tétanos chez les nourrissons se maintient à des niveaux très élevés depuis plus de 30 ans en France.
- Toutefois, malgré la généralisation de la vaccination, le tétanos n’a pas complètement disparu en France.
- Le tétanos ne se transmet pas de personne à personne, et les patients atteints de tétanos ne développent aucune immunité à la suite de l’infection ; ainsi, la seule prévention possible est la vaccination avec une politique de rappels bien conduite.
- Maladie à déclaration obligatoire (tétanos généralisé).
- La maladie peut se présenter sous 3 formes :
- généralisée (la plus fréquente et la plus grave : 80% des cas dans le monde),
- localisée (proche de la plaie)
- céphalique, avec atteinte des nerfs crâniens.
- La forme néonatale est un tétanos généralisé chez le nouveau-né ; s’il a quasiment disparu des pays industrialisés à couverture vaccinale élevée, le tétanos néonatal reste une cause importante de mortalité dans de nombreux pays d’Asie et d’Afrique. Quelques cas surviennent encore en Europe. L’élimination du tétanos néonatal de cette région reste un des objectifs de l’OMS.
HISTORIQUE
Votre texte ici
PHYSIOPATHOLOGIE
- Bactérie ubiquitaire, commensale du tube digestif des animaux, elle persiste dans les déjections animales et dans le sol sous forme sporulée, extrêmement résistante. La source étant tellurique et inépuisable, l’éradication du tétanos est impossible.
- Elle pénètre dans l’organisme via une plaie cutanée. Quand les conditions d’anaérobiose sont réunies, il y a alors, au site de la plaie, germination des spores et production de toxines.
- Disséminées dans la circulation générale, ces toxines vont interférer avec les neurotransmetteurs et entraîner, après une période d’incubation de 4 à 21 jours, une atteinte neuromusculaire avec contractures, spasmes musculaires et convulsions.
- Les portes d’entrée sont souvent de petites plaies passées inaperçues, alors que toutes les effractions cutanéo-muqueuses comportent un risque de tétanos. Toutefois, la part des plaies chroniques n’est pas négligeable : elle représente 14% des cas.
- La létalité du tétanos est d’environ 30%.1
ÉPIDÉMIOLOGIE
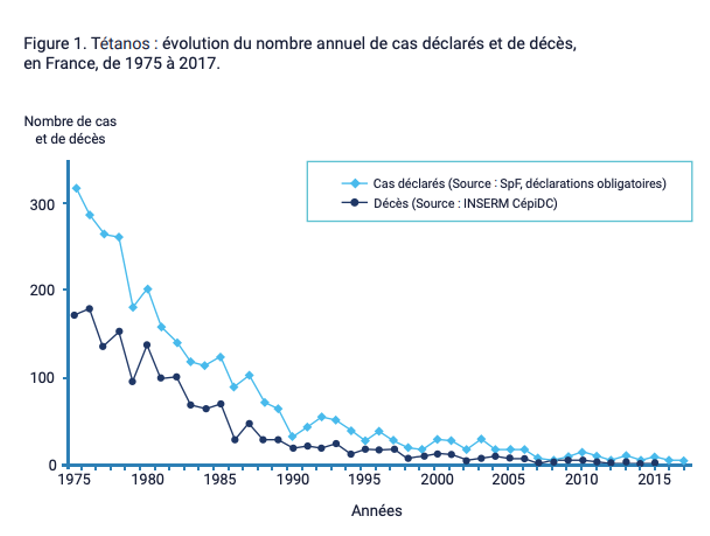
- En 1945, environ 1000 décès par tétanos étaient déclarés ; en 1975, on comptait encore 369 cas et 171 décès et, grâce à la vaccination, l’incidence a fortement diminué avec, en 2015, 9 cas déclarés et 2 décès.
- En 2016, 96% des nourrissons étaient complètement vaccinés contre le tétanos.
- Toutefois, malgré la généralisation de la vaccination, le tétanos n’a pas complètement disparu en France.
- Quelques cas sont déclarés tous les ans (28 en 2001, 17 en 2005, 8 en 2009, 10 en 2013, 4 en 2017).
- Ils concernent surtout des personnes âgées (moyenne d’âge de 78 ans) et notamment les femmes, moins bien protégées que les hommes jusque-là revaccinés lors du service militaire.
FACTEURS DE RISQUES
Votre texte ici
EXAMEN CLINIQUE
Votre texte ici
EXAMENS COMPLÉMENTAIRES
Votre texte ici
DIAGNOSTICS DIFFÉRENTIELS
Votre texte ici
ÉTIOLOGIE
Votre texte ici
COMPLICATIONS
Votre texte ici
PRISE EN CHARGE THÉRAPEUTIQUE
Votre texte ici
ÉVOLUTION/PRONOSTIC
Votre texte ici
PRÉVENTION
Votre texte ici
SURVEILLANCE
Votre texte ici
CAS PARTICULIERS
Votre texte ici
THÉRAPIES FUTURES
Votre texte ici
